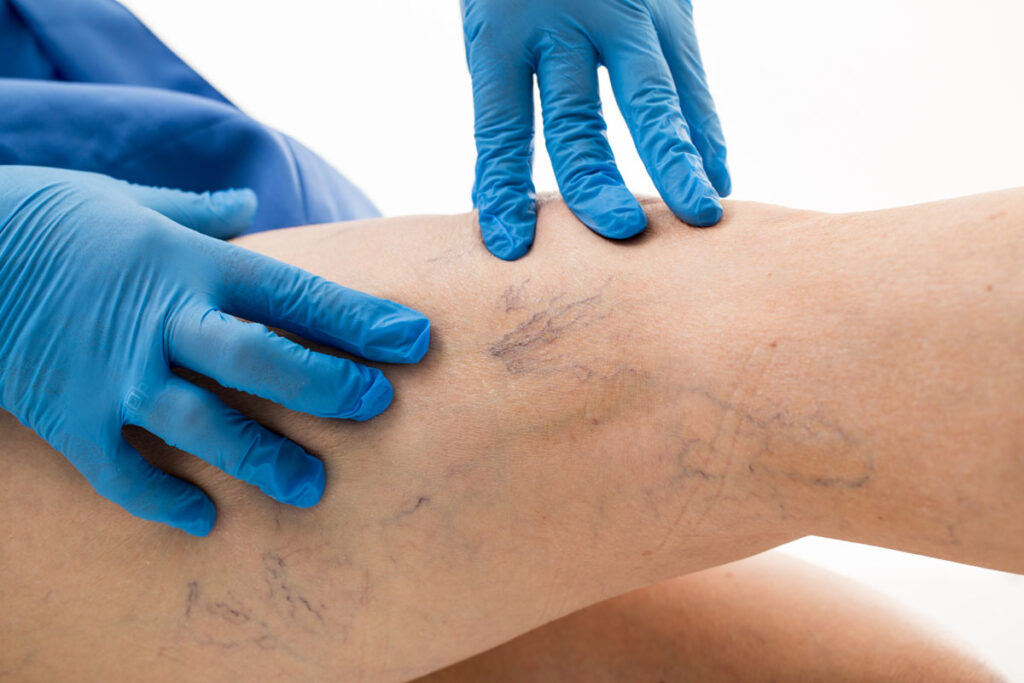
PNŻ, czyli przewlekła niewydolność żylna to przewlekła, postępująca choroba charakteryzująca się zaburzeniem odpływu krwi żyłami powierzchniowymi i głębokimi kończyn dolnych.
Choroba ma wymiar społeczny, zgodnie z polskimi badaniami epidemiologicznymi, jej objawy mogą występować aż u 47% kobiet oraz u 37% mężczyzn. Do najbardziej istotnych czynników ryzyka jej wystąpienia należą:
- płeć żeńska, głównie za sprawą gospodarki hormonalnej oraz przebytych ciąż,
- wiek – częstość występowania rośnie wraz z wiekiem,
- predyspozycje genetyczne – PNŻ nie jest chorobą genetyczną, jednak dziedziczymy predyspozycje do jej wystąpienia; czynniki podlegające dziedziczeniu mogą przykładowo dotyczyć zaburzeń w budowie włókien kolagenowych i elastyny lub kondycji zastawek żylnych,
- czynniki związane ze stylem życia – bardzo istotne, gdyż jako jedyne mogą podlegać modyfikacji; siedzący tryb życia, mało aktywności fizycznej, długotrwałe przebywanie w jednej pozycji, nadwaga, czy otyłość to czynniki sprzyjające występowaniu problemów z krążeniem żylnym.
Jak powstaje PNŻ?
Aby zrozumieć jak dochodzi do powstania PNŻ, warto przypomnieć sobie, że fizjologiczny przepływ krwi w układzie żylnym odbywa się wbrew prawu grawitacji – z dołu do góry, ku sercu. Między innymi z tego powodu naczynia żylne wyposażone są w zastawki, które uniemożliwiają cofanie się krwi. Gdy zastawki są uszkodzone lub nie domykają się, krew cofa się i zaczyna napierać na ściany naczyń. Jest to tzw. refluks żylny. Naczynia żylne poszerzają się i z biegiem lat proces nasila się.
Na sprawny przepływ krwi w żyłach ma również wpływ dodatkowy mechanizm – tzw. pompa mięśniowa, czyli pracujące mięśnie nóg, szczególnie łydki i stopy. Mięśnie kurcząc się i rozprężając, uciskają żyły, umożliwiając przepływ krwi „ku górze”. Bardzo ważną rolę w krążeniu żylnym odgrywa również kondycja naczyń krwionośnych. Aby żyły sprawnie transportowały krew, muszą być elastyczne, szczelne i odpowiednio napięte. Wszystkie te składowe gwarantują wydolność układu żylnego kończyny dolnej.
Niestety bardzo często któryś z tych elementów zawodzi prowadząc do zastoju krwi w układzie żylnym. Zastój krwi w układzie żylnym jest przyczyną nadciśnienia żylnego, które prowadzi do prawdziwej „kaskady zdarzeń” w naszym układzie żylnym. Napierająca na ściany naczyń krew żylna ma na nią destrukcyjny wpływ, przejawiający się utratą ich sprężystości, spowodowaną rozkładem kolagenu. Ponadto dochodzi do uruchomienia procesów zapalnych, w wyniku których nasila się nieszczelność i osłabienie zastawek oraz ścian naczyń krwionośnych.
Kompleksowa i postępująca natura PNŻ wymaga zastosowania podobnego podejścia w jej leczeniu, które również powinno być kompleksowe, ale i długotrwałe.
Jakie objawy mogą wskazywać na PNŻ?
Szczególnie w początkowym okresie choroby, jedynymi odczuwanymi dolegliwościami mogą być uczucie ciężkości i zmęczenia nóg oraz niewielka opuchlizna, które nasilają się przede wszystkim w godzinach wieczornych lub w bardzo ciepłe dni. Takie objawy często są bagatelizowane i uznawane jako znak przemęczenia całym dniem aktywności.
Zwiastunem choroby mogą być również kurcze nóg, pojawiające się najczęściej w godzinach nocnych i interpretowane zazwyczaj jako objaw niedoboru magnezu w organizmie, a także tzw. parestezje, czyli wrażenie drętwienia, mrowienia, a także ból nóg.
Pierwszymi wizualnymi zmianami na skórze nóg są pajączki naczyniowe, czyli drobne, poszerzone naczynia krwionośne, zabarwione na niebiesko/fioletowo/czerwono, najczęściej występujące w postaci rozgałęzień i tworzące skupiska. Pajączki występują najczęściej w dole podkolanowym, czy w okolicach kostki.
W bardziej zaawansowanym stadium, mogą pojawić się:
- żylaki nóg,
- obrzęki,
- zmiany skórne, przebarwienia, wyprysk – najczęściej w okolicy kostki i łydki,
- trudno gojące się owrzodzenia żylne.
Wielu z nas zauważa u siebie wymienione wyżej objawy, ale nadal zastanawia się kiedy jest ten moment, gdy powinniśmy się zwrócić po fachową pomoc. Odpowiedź brzmi – nie czekajmy na ten właściwy moment, bo takiego nie ma i zwróćmy się po pomoc najlepiej jak najwcześniej! Przewlekła niewydolność żylna jest chorobą przewlekłą i postępującą, a wcześnie wdrożone działania mogą w znaczący sposób zahamować jej rozwój. Nie powinniśmy bagatelizować nawet pierwszych, uciążliwych dla nas objawów – warto już na tym etapie zasięgnąć porady lekarza, czy farmaceuty, którzy wskażą nam sposoby na poprawę kondycji nóg. Czasem nawet drobne modyfikacje codziennej rutyny mogą znacząco poprawić komfort życia!
Leczenie PNŻ – co warto wiedzieć?
Leczenie PNŻ powinno być przede wszystkim kompleksowe oraz długotrwałe i systematyczne. Na terapię PNŻ składają się metody zachowawcze oraz inwazyjne (leczenie zabiegowe, operacyjne). Do metod leczenia zachowawczego zaliczamy:
- modyfikacje stylu życia – np. redukcja wagi, zwiększenie aktywności fizycznej,
- leczenie uciskowe – tzw. kompresjoterapia, czyli stosowanie specjalistycznych wyrobów uciskowych (pończochy, rajstopy, podkolanówki), które przywracają fizjologiczną rolę pompy mięśniowej nóg,
- leczenie farmakologiczne – stosowanie doustnych i/lub miejscowych leków, których zadaniem jest m.in. poprawa przepływu żylnego, uszczelnienie i wzmocnienie naczyń żylnych, czy też redukcja obrzęków.
Dla najlepszych efektów warto łączyć ze sobą poszczególne metody leczenia. Spośród różnych metod leczenia zachowawczego to farmakoterapia cieszy się najwyższą akceptacją wśród pacjentów. Warto wspomnieć, że leczenie farmakologiczne może być stosowane na każdym etapie zaawansowania przewlekłej niewydolności żylnej, niezależnie od tego, czy u pacjenta planowane jest leczenie inwazyjne.
W leczeniu farmakologicznym PNŻ stosuje się leki wenoaktywne (flebotropowe), które wywierają wielokierunkowe działanie na procesy patogenetyczne w układzie żylnym, dzięki czemu mogą zniwelować odczuwane przez pacjenta objawy, a także zahamować ich postęp.
Bibliografia:
- W. Noszczyk: Żylaki i inne choroby żył. Wydawnictwo Lekarskie PZWL, 2006.
- A. Jawień et al.: Prevalance of chronic venous insufficiency in men and women in Poland: multicenter cross sectional study in 40 095 patients. Phlebology, 2003;18:110-122.
- D. Ziaja et al.: Compliance with compression stockings in patients with chronic venous disorders. Phlebology, 2011 Dec;26(8):353-60.
- De Maeseneer MG, et al. Editor’s Choice – European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. Eur J Vasc Endovasc Surg. 2022 Feb;63(2):184-267.
- Allain H, Ramelet AA, Polard E, Bentué-Ferrer D. Safety of calcium dobesilate in chronic venous disease, diabetic retinopathy and haemorrhoids. Drug Saf. 2004;27(9):649-60.
- Chudek J, et al: Assessment of the Tolerance of Dobenox Forte® in Patients with Chronic Venous Disease. Life (Basel). 2024 Mar 25;14(4):437.
- Krasiński Z. Rola dobezylanu wapnia w farmakoterapii przewlekłej niewydolności żylnej. Lekarz POZ 2/2023.
- CHPL Dobenox Forte